健康相談室から地域の皆様へ
入居者様を対象に、毎月、健康相談室の医師による健康相談を実施していますが、平成28年7月より、地域の皆様も対象といたします。日々の健康に関する相談・助言をさせていただき、皆様のお役に立てることができればと考えております。人数に限り(若干名)がございますが、ご希望の方はご予約を承ります。
お気軽にどうぞ。(無料)
お気軽にどうぞ。(無料)
| 担当医 | 所属 | 専門相談 |
|---|---|---|
| 楠瀬 浩一 医師 | 医療法人社団哺育会 浅草病院 整形外科 医学博士 | 整形外科 |
| 岡崎 和一 医師 | 関西医科大学香里病院病院長 | 内科 |
| 楠瀬 有紗 医師 | 大塚くすのせ歯科 | 歯科 |
| 藤井 本晴 医師 | 日本私立学校振興・共済事業団 東京臨海病院 脳神経外科医長 |
脳神経外科 |
※毎月、日程をホームページ健康相談室のコーナーに掲載しますので、ご希望の方は事前に下記の方までご連絡下さい。尚、日程は変更の場合がありますのでご了承下さい。
088−878−1165 担当 有料老人ホームとも 白石
*電話受付時間 10:00〜17:30(平日)
088−878−1165 担当 有料老人ホームとも 白石
*電話受付時間 10:00〜17:30(平日)
健康相談7月の予定

令和6年7月の健康相談ですが、新型コロナウイルス感染防止対策のため引き続き中止とさせていただきます。何卒、ご理解のほどよろしくお願いいたします。

楠瀬浩一(医師):医療法人社団哺育会 浅草病院 整形外科 医学博士
岡崎和一(医師):関西医科大学香里病院病院長
藤井本晴(医師):社会医療法人社団正志会 花と森の東京病院 脳神経外科
楠瀬有紗(歯科医師):大塚くすのせ歯科
資料:厚生労働省ホームページ,内閣府ホームページ,日本整形外科学会など
健康相談スナップ

健康相談(H26.1)岡崎和一先生

健康相談(H26.1)藤井本晴先生

健康相談(H26.1)楠瀬浩一先生

健康相談(H26.1)楠瀬有紗先生
第2回 橈骨遠位端骨折(とうこつえんいたん骨折)
骨折を防ごう
第2回 橈骨遠位端骨折(とうこつえんいたん骨折)
健康相談室長 楠瀬浩一
第2回 橈骨遠位端骨折(とうこつえんいたん骨折)
健康相談室長 楠瀬浩一
前回の大腿骨近位部骨折に引き続き、今回も高齢者の骨折について話をします。人は年齢の上昇とともに転びやすくなります。高齢になりますと下肢の筋力低下に加え、視力の低下、判断力の低下(危険の回避)など、より転倒しやすい状況になってきます。昔は越えられた何でもない床の段差に脚をとられることも少なくありません。さらに加齢からくる骨粗鬆症も基本にあるため、ちょっとした転倒でも骨折を生じる場合が少なくありません。今回は手首の骨折について紹介します。
1 橈骨、手関節とは?
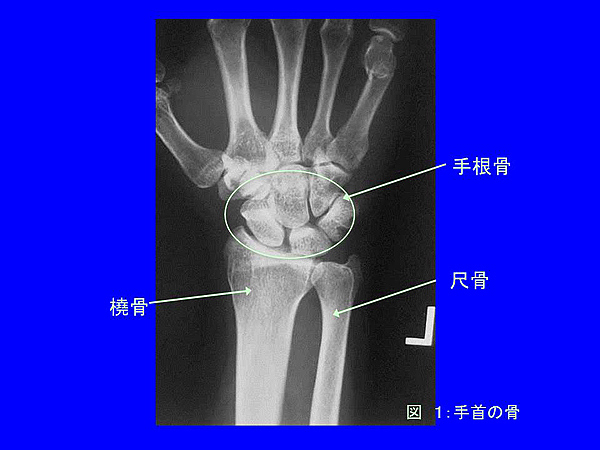
手首とは手関節のことで、前腕部の橈骨と尺骨(しゃっこつ)と手の小さい骨(手根骨)より作られる関節です(図1)その動きは伸展(伸ばす動き)と屈曲(曲げる動き)、に加え、回外(手のひらを上に向ける動き)、回内(手を伏せる動き)に関与します。転倒の際には、より大切な臓器である頭、頚、顔面の損傷を避けるため、とっさに手のひら(手掌)を着き、大事に至らないことがしばしばありますが、骨が弱い高齢者では手首の骨折を生じることが少なくありません。
2 発生の多い年齢
全国調査は行われていませんが鳥取県や佐渡での大がかりな調査が行われています。
これらによりますと
A 男性では加齢に伴う発生の増加はない。
女性では50代後半より発生が上昇し70代前半が最も多く、80代ではむしろ少なくなる。
B 屋外での受傷が多い。
上記のA、Bからしますと、この骨折は歩行ができ、外出の機会が多い「比較的運動能力が高い人」が受傷することがわかります。一方、大腿骨近位部骨折の受傷ピークは80代ですが、屋内での受傷が多く、外出の機会が次第に減少している人に多いということが推測されます。年齢がさらに高齢化しますと、外傷を防御しようとする運動能力が低下し、転倒時に手を着くこともなく、直接大腿部をぶつけたり、頭を打つ機会が多くなりますので、日頃から筋力を低下させない運動やバランスを保つ運動が大切になってきます。
3 骨折の症状
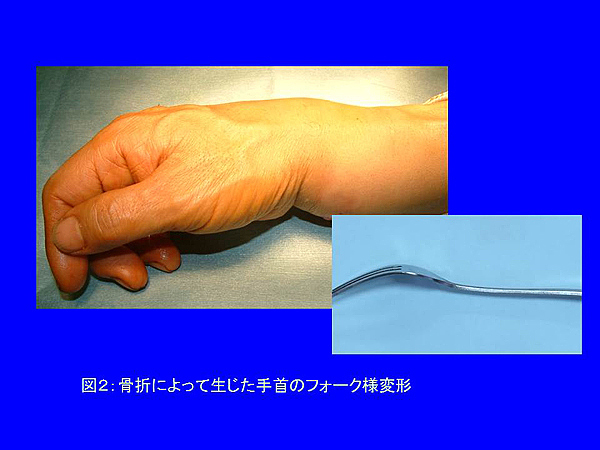
手をついて転倒し、手首に腫れと痛みが続くようであれば骨折があるものと考えます。特徴であるフォーク様の変形*)(図2)がみられれば骨折の確率が高く、整形外科への受診が必要となります。
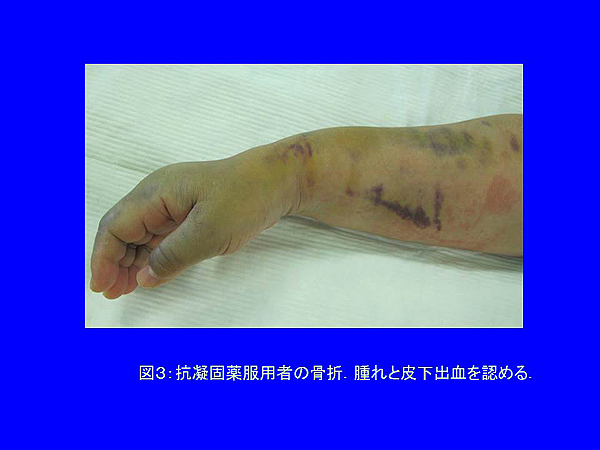
また、抗凝固薬(血液をサラサラにする薬)を服用している場合には高度の腫れと皮下出血をみる場合が
少なくありません(図3)。
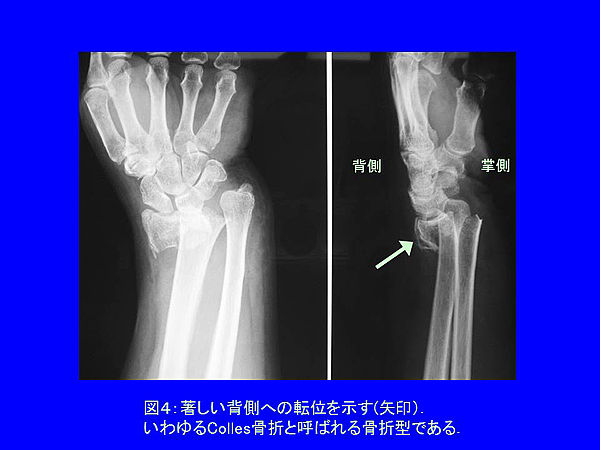
*)転倒時は手のひらを着く機会が多く、遠位(体幹から遠い橈骨遠位端)は背側転位(手の甲へのズレ)示す骨折型が多い。この様な骨折はコーレス(Colles)骨折と呼ばれる(図4)。
4 骨折の治療
保存治療(手術をしない治療)を原則とします。しかし、転位(ズレ)の大きい例やその他、社会的背景(利き手か非利き手か、家事や趣味の作業が多いかどうか、など)を考慮し、最近は手術を選択する例が増えています。
骨折による変形を遺さない事が大切であるのはもちろんですが、一般的に高齢者では多少の変形が残存しても、手が使えなくなるほどの後遺障害とはなりません。
A 保存治療
転位が比較的少ない場合や、徒手整復によりまずまずの形にもどったものはギプスによる治療が一般的です。ギプスによる固定期間は概ね4週間ですが粉砕骨折や尺骨骨折を伴うものは期間が長くなります。通常は肘下から手部までのギプスですが、回内・回外、せっかく整復した後、再度ずれる心配がある場合には肘上のギプスとし、肘関節の固定も必要となります。手関節を動かせないため、はずした後には積極的なリハビリテーションが大切です。
B 手術
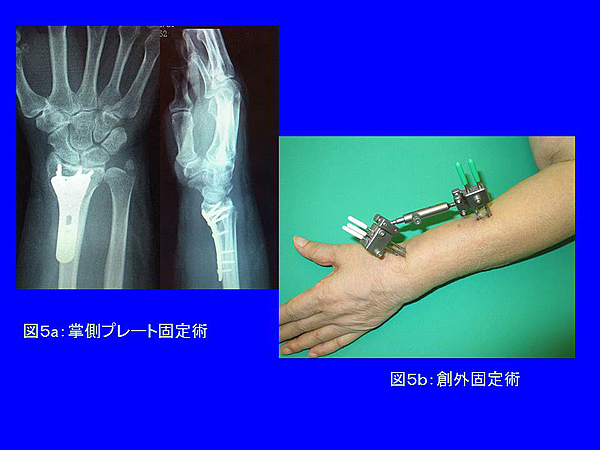
転位の大きな骨折、関節におよぶ骨折(関節内骨折)では手術治療を選択する場合が多くなります。最近では金属プレートを使用した手術法(図5a)が一般的ですが創外固定術(図5b)や鋼線固定術も行われます。
5 橈骨遠位端骨折は生命予後と関連するか?
高齢者の骨折として知られる大腿骨近位部骨折、脊椎圧迫骨折は臥床を強いられます、このため、骨折そのものは治癒しても、日常生活行動(ADL)が急速に低下し生命予後を短くすることが指摘されています。一方、橈骨遠位端骨折は生命予後には関係しないとされています。
6 骨折を防ごう!
A 橈骨遠位端骨折の危険因子
1)骨密度減少:最も大きな危険因子です。日頃より骨のケアが大切です。
2)歩行:歩行頻度が高く、かつ、歩行速度が速い人ほど転倒のリスクが上がるとされます。
3)過度の飲酒:お酒の飲み過ぎは直接転倒に関係するほか、中枢神経や末梢神経に悪影響を及ぼします。
4)栄養:カルシウムや動物性蛋白質摂取の不足が骨折リスクを高めるとされます。
5)視力低下:高齢者では白内障が多く、つまずきのリスクが高まります。
B 運動療法
転倒予防には運動が大切です。足腰が弱くなり転びやすくなる状態はロコモティヴ症候群といって、最近では広く認識されるようになりました。ロコモティヴ症候群予防の一つに「ロコトレ*」があります。運動療法はただ、沢山やるのではなく、翌日に痛みや疲れを残さない程度に「毎日行う」ことが大切です。
*「ロコトレ」は日本整形外科学会ホームページをご覧下さい。
C 骨粗鬆症治療薬
薬による骨折の予防も期待できます。高齢者では骨粗鬆症治療薬を使用しているケースが多いようですが医師と相談し、自分にあったものを使用しましょう。
D 向精神薬
安定剤を入眠薬として使用しているケースが少なくありません。安定剤は筋弛緩作用も併せ持ち、夜中にトイレに行く習慣のある方は、眠前の使用が転倒のリスクを高めます。転倒の経験がある方には睡眠薬・降圧薬(血圧を下げる薬)の見直しも、転倒のリスクを下げることにつながります。
1 橈骨、手関節とは?
手首とは手関節のことで、前腕部の橈骨と尺骨(しゃっこつ)と手の小さい骨(手根骨)より作られる関節です(図1)その動きは伸展(伸ばす動き)と屈曲(曲げる動き)、に加え、回外(手のひらを上に向ける動き)、回内(手を伏せる動き)に関与します。転倒の際には、より大切な臓器である頭、頚、顔面の損傷を避けるため、とっさに手のひら(手掌)を着き、大事に至らないことがしばしばありますが、骨が弱い高齢者では手首の骨折を生じることが少なくありません。

2 発生の多い年齢
全国調査は行われていませんが鳥取県や佐渡での大がかりな調査が行われています。
これらによりますと
A 男性では加齢に伴う発生の増加はない。
女性では50代後半より発生が上昇し70代前半が最も多く、80代ではむしろ少なくなる。
B 屋外での受傷が多い。
上記のA、Bからしますと、この骨折は歩行ができ、外出の機会が多い「比較的運動能力が高い人」が受傷することがわかります。一方、大腿骨近位部骨折の受傷ピークは80代ですが、屋内での受傷が多く、外出の機会が次第に減少している人に多いということが推測されます。年齢がさらに高齢化しますと、外傷を防御しようとする運動能力が低下し、転倒時に手を着くこともなく、直接大腿部をぶつけたり、頭を打つ機会が多くなりますので、日頃から筋力を低下させない運動やバランスを保つ運動が大切になってきます。
3 骨折の症状
手をついて転倒し、手首に腫れと痛みが続くようであれば骨折があるものと考えます。特徴であるフォーク様の変形*)(図2)がみられれば骨折の確率が高く、整形外科への受診が必要となります。

また、抗凝固薬(血液をサラサラにする薬)を服用している場合には高度の腫れと皮下出血をみる場合が
少なくありません(図3)。

*)転倒時は手のひらを着く機会が多く、遠位(体幹から遠い橈骨遠位端)は背側転位(手の甲へのズレ)示す骨折型が多い。この様な骨折はコーレス(Colles)骨折と呼ばれる(図4)。

4 骨折の治療
保存治療(手術をしない治療)を原則とします。しかし、転位(ズレ)の大きい例やその他、社会的背景(利き手か非利き手か、家事や趣味の作業が多いかどうか、など)を考慮し、最近は手術を選択する例が増えています。
骨折による変形を遺さない事が大切であるのはもちろんですが、一般的に高齢者では多少の変形が残存しても、手が使えなくなるほどの後遺障害とはなりません。
A 保存治療
転位が比較的少ない場合や、徒手整復によりまずまずの形にもどったものはギプスによる治療が一般的です。ギプスによる固定期間は概ね4週間ですが粉砕骨折や尺骨骨折を伴うものは期間が長くなります。通常は肘下から手部までのギプスですが、回内・回外、せっかく整復した後、再度ずれる心配がある場合には肘上のギプスとし、肘関節の固定も必要となります。手関節を動かせないため、はずした後には積極的なリハビリテーションが大切です。
B 手術
転位の大きな骨折、関節におよぶ骨折(関節内骨折)では手術治療を選択する場合が多くなります。最近では金属プレートを使用した手術法(図5a)が一般的ですが創外固定術(図5b)や鋼線固定術も行われます。

5 橈骨遠位端骨折は生命予後と関連するか?
高齢者の骨折として知られる大腿骨近位部骨折、脊椎圧迫骨折は臥床を強いられます、このため、骨折そのものは治癒しても、日常生活行動(ADL)が急速に低下し生命予後を短くすることが指摘されています。一方、橈骨遠位端骨折は生命予後には関係しないとされています。
6 骨折を防ごう!
A 橈骨遠位端骨折の危険因子
1)骨密度減少:最も大きな危険因子です。日頃より骨のケアが大切です。
2)歩行:歩行頻度が高く、かつ、歩行速度が速い人ほど転倒のリスクが上がるとされます。
3)過度の飲酒:お酒の飲み過ぎは直接転倒に関係するほか、中枢神経や末梢神経に悪影響を及ぼします。
4)栄養:カルシウムや動物性蛋白質摂取の不足が骨折リスクを高めるとされます。
5)視力低下:高齢者では白内障が多く、つまずきのリスクが高まります。
B 運動療法
転倒予防には運動が大切です。足腰が弱くなり転びやすくなる状態はロコモティヴ症候群といって、最近では広く認識されるようになりました。ロコモティヴ症候群予防の一つに「ロコトレ*」があります。運動療法はただ、沢山やるのではなく、翌日に痛みや疲れを残さない程度に「毎日行う」ことが大切です。
*「ロコトレ」は日本整形外科学会ホームページをご覧下さい。
C 骨粗鬆症治療薬
薬による骨折の予防も期待できます。高齢者では骨粗鬆症治療薬を使用しているケースが多いようですが医師と相談し、自分にあったものを使用しましょう。
D 向精神薬
安定剤を入眠薬として使用しているケースが少なくありません。安定剤は筋弛緩作用も併せ持ち、夜中にトイレに行く習慣のある方は、眠前の使用が転倒のリスクを高めます。転倒の経験がある方には睡眠薬・降圧薬(血圧を下げる薬)の見直しも、転倒のリスクを下げることにつながります。
第1回 大腿骨近位部骨折
骨折を防ごう
第1回 大腿骨近位部骨折
健康相談室長 楠瀬浩一
第1回 大腿骨近位部骨折
健康相談室長 楠瀬浩一
今回は高齢者の骨折について話をします。よく耳にするのは大腿骨近位部骨折(脚のつけ根の骨折)ですがその他にも、脊椎圧迫骨折と橈骨遠位端骨折などがあります。いずれも、骨脆弱性と表現される骨の弱さ(骨粗鬆症)が基本にあり、そして、転倒しやすい状態が加わります。まず、骨粗鬆症と高齢者の骨折を理解し、その予防法、そして万が一受傷した場合の治療について、大腿骨近位部骨折について話をします。
1 骨粗鬆症とは?
骨粗鬆症とは骨が弱くなり骨折が生じやすくなる病気で、よく「骨がスカスカになる」などと表現されます。骨の強度は骨質と骨密度によって決まり、骨を鉄筋コンクリートに例えますと骨質は鉄筋、骨密度はコンクリートあたります。骨がスカスカになる、とは骨密度の低下を指し、骨内のカルシウムが減少した状態です。一方、鉄筋に当たる骨質とは骨内のコラーゲンのことで、年齢とともに弱くなり、骨強度低下を生じます。骨強度の低下は若い頃には考えられないような「ちょっとした転倒」や「前かがみで物を持った状態」だけで大腿骨近位部骨折、脊椎圧迫骨折など、高齢者に特徴的な骨折をきたします。一旦骨折を生じますと長期間の運動制限を余儀なくされ、日常生活行動(ADL)は急速に低下、さらには寝たきりになることも少なくありません。
2 高齢者骨折を生じる因子
高齢者骨折の因子、すなわち骨を弱くする因子には次のような事柄が挙げられます。
(1)骨折の既往:一度骨折を経験した人は再度受傷することが少なくありません(若い時のけがによる骨折は除きます)。
(2)生活環境:喫煙やアルコール多飲(1日日本酒2合以上が目安)。
(3)素因:両親のどちらかに大腿骨近位部骨折があれば受傷のリスクが上がります。
(4)合併疾患:関節リウマチ、糖尿病、パーキンソン病、ステロイド薬の使用など。
3 大腿骨近位部骨折
(1)発生頻度など:股関節に近い大腿骨の骨折を「近位部骨折」と表現します。国が発表する統計によりますと、65歳以上の人口は3,186万人、総人口に占める割合は25.0%と過去最高となりました(平成25年9月)。これに伴い、大腿骨近位部骨折は年間20万件ほどに登ります。受傷年齢は80代と高齢で、特に女性では80代の後半がピークを示し、性別では女性の受傷が男性の約3倍、受傷側の左右差はありません。また、受傷時期は冬に多く、屋内での転倒が一般的です。
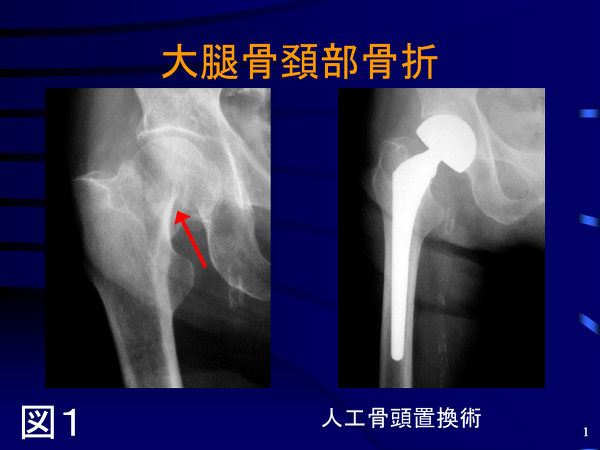
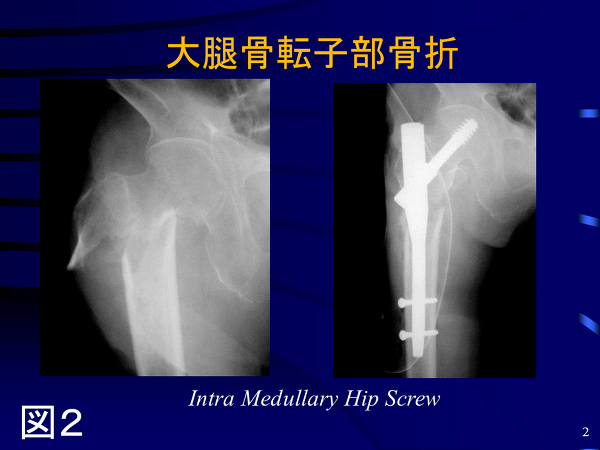
(2)治療:受傷者の95%が手術を受けています。手術は、通常、股関節により近い、「大腿骨骨頚部骨折」は人工骨頭置換術(図1)、やや膝に近い「大腿骨転子部骨折」は金属を使った固定術を選択します(図2)。なお、手術をしない場合には立って歩くことは期待できません。
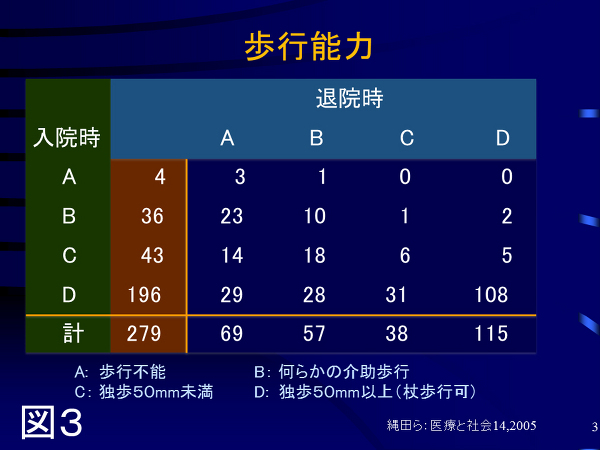
(3)術後の状態:受傷後、できるだけ早い時期に手術ができると予後が良好です。しかし、80歳を過ぎますとほとんどの方が高血圧、糖尿病など合併症を持っており、身体のチェックなどのため、直ちに手術ができるとは限りません。高齢であるため受傷後・手術後に亡くなる方も少なくありませんし、手術の経過がよくても、受傷前の歩行能力を保てる人は残念ながら半分以下です(図3)。
4 骨折・転倒予防
(1)食事:予防はまず、「骨になるもの」を摂る事です。カルシウム(乳製品や小骨を含む小魚)、ビタミンD(キノコ、魚など)、ビタミンK(タマゴ、納豆、野菜など)が大切です。いろいろなサプリメントが紹介されていますが、やはり、口からしっかりと物を摂ることでしょう。
(2)紫外線:北欧などの日光浴風景がしばしば紹介されます。日光中の紫外線が骨に対して重要です。紫外線は最近、皮膚にとって有害なイメージも少なくありませんがビタミンD産生に大切な役割を担っており、殺菌作用や免疫力を高める働きもあるとされています。日照条件のよい日本では15分程度の外歩きで良いでしょうし、木陰で過ごすだけでも有効です(夏30分、冬60分程度)。
(3)薬:たくさんの薬が紹介されています。自分にあったものを医師と相談して使って行くと良いでしょう。
(4)運動療法:日本整形外科学会では運動器の障害による要介護の状態や要介護リスクの高い状態を表す「ロコモ(ロコモティヴシンドローム)」という言葉を紹介し、運動の大切さを提唱しています。ロコモ予防のためのロコモ度テスト・ロコモ体操が整形外科学会のホームページに紹介されていますが高齢者でも続けられるようにシンプルな体操(片脚立ち、スクワット、踵挙げ体操、脚の踏み出し体操など)ですので是非トライして下さい。(日本整形外科学会ホームページ参照)
1 骨粗鬆症とは?
骨粗鬆症とは骨が弱くなり骨折が生じやすくなる病気で、よく「骨がスカスカになる」などと表現されます。骨の強度は骨質と骨密度によって決まり、骨を鉄筋コンクリートに例えますと骨質は鉄筋、骨密度はコンクリートあたります。骨がスカスカになる、とは骨密度の低下を指し、骨内のカルシウムが減少した状態です。一方、鉄筋に当たる骨質とは骨内のコラーゲンのことで、年齢とともに弱くなり、骨強度低下を生じます。骨強度の低下は若い頃には考えられないような「ちょっとした転倒」や「前かがみで物を持った状態」だけで大腿骨近位部骨折、脊椎圧迫骨折など、高齢者に特徴的な骨折をきたします。一旦骨折を生じますと長期間の運動制限を余儀なくされ、日常生活行動(ADL)は急速に低下、さらには寝たきりになることも少なくありません。
2 高齢者骨折を生じる因子
高齢者骨折の因子、すなわち骨を弱くする因子には次のような事柄が挙げられます。
(1)骨折の既往:一度骨折を経験した人は再度受傷することが少なくありません(若い時のけがによる骨折は除きます)。
(2)生活環境:喫煙やアルコール多飲(1日日本酒2合以上が目安)。
(3)素因:両親のどちらかに大腿骨近位部骨折があれば受傷のリスクが上がります。
(4)合併疾患:関節リウマチ、糖尿病、パーキンソン病、ステロイド薬の使用など。
3 大腿骨近位部骨折
(1)発生頻度など:股関節に近い大腿骨の骨折を「近位部骨折」と表現します。国が発表する統計によりますと、65歳以上の人口は3,186万人、総人口に占める割合は25.0%と過去最高となりました(平成25年9月)。これに伴い、大腿骨近位部骨折は年間20万件ほどに登ります。受傷年齢は80代と高齢で、特に女性では80代の後半がピークを示し、性別では女性の受傷が男性の約3倍、受傷側の左右差はありません。また、受傷時期は冬に多く、屋内での転倒が一般的です。
(2)治療:受傷者の95%が手術を受けています。手術は、通常、股関節により近い、「大腿骨骨頚部骨折」は人工骨頭置換術(図1)、やや膝に近い「大腿骨転子部骨折」は金属を使った固定術を選択します(図2)。なお、手術をしない場合には立って歩くことは期待できません。


(3)術後の状態:受傷後、できるだけ早い時期に手術ができると予後が良好です。しかし、80歳を過ぎますとほとんどの方が高血圧、糖尿病など合併症を持っており、身体のチェックなどのため、直ちに手術ができるとは限りません。高齢であるため受傷後・手術後に亡くなる方も少なくありませんし、手術の経過がよくても、受傷前の歩行能力を保てる人は残念ながら半分以下です(図3)。

4 骨折・転倒予防
(1)食事:予防はまず、「骨になるもの」を摂る事です。カルシウム(乳製品や小骨を含む小魚)、ビタミンD(キノコ、魚など)、ビタミンK(タマゴ、納豆、野菜など)が大切です。いろいろなサプリメントが紹介されていますが、やはり、口からしっかりと物を摂ることでしょう。
(2)紫外線:北欧などの日光浴風景がしばしば紹介されます。日光中の紫外線が骨に対して重要です。紫外線は最近、皮膚にとって有害なイメージも少なくありませんがビタミンD産生に大切な役割を担っており、殺菌作用や免疫力を高める働きもあるとされています。日照条件のよい日本では15分程度の外歩きで良いでしょうし、木陰で過ごすだけでも有効です(夏30分、冬60分程度)。
(3)薬:たくさんの薬が紹介されています。自分にあったものを医師と相談して使って行くと良いでしょう。
(4)運動療法:日本整形外科学会では運動器の障害による要介護の状態や要介護リスクの高い状態を表す「ロコモ(ロコモティヴシンドローム)」という言葉を紹介し、運動の大切さを提唱しています。ロコモ予防のためのロコモ度テスト・ロコモ体操が整形外科学会のホームページに紹介されていますが高齢者でも続けられるようにシンプルな体操(片脚立ち、スクワット、踵挙げ体操、脚の踏み出し体操など)ですので是非トライして下さい。(日本整形外科学会ホームページ参照)


